Además de supervisar los dos repositorios de virus de viruela humana que quedan en el mundo, la OMS vigilaba desde hace años el posible salto de un patógeno emparentado, Monkeypox, desde África a otros continentes, una amenaza que se ha cumplido. El virólogo y asesor del organismo internacional Antonio Alcamí nos explica el contexto y los retos de esta nueva alerta sanitaria.
En 1980 se erradicó la viruela humana y se dejó de vacunar frente a esta enfermedad causada por Variola virus. Actualmente solo quedan ejemplares vivos en dos laboratorios de máxima seguridad bajo la supervisión del Advisory Committee for Variola virus Research (ACVVR), que la OMS creo en 1999.
Uno de los científicos que asesora a este comité es Antonio Alcamí, investigador del Centro de Biología Molecular Severo Ochoa (CBMSO, un centro mixto del CSIC y la Universidad Autónoma de Madrid), y experto en poxvirus, la familia a la que pertenecen los virus de la viruela humana y la del mono (monkeypox), que ha puesto en alerta a las autoridades de España y otros países del mundo.
¿Por qué no se destruyeron las últimas muestras del virus de la viruela humana?
La OMS estuvo a punto de hacerlo, pero a finales de los 90 no se conocía la secuenciación completa del virus y se decidió mantener dos repositorios con los últimos stocks para obtener más información. Uno está en el Centro para el Control y Prevención de las Enfermedades (CDC) de Atlanta, en Estados Unidos, y el otro en el Centro Nacional de Investigación de Virología y Biotecnología (VECTOR) en Koltsovo, en Rusia. Solo se permite experimentar con las muestras en instalaciones con nivel de seguridad 4 —la máxima— para, actualmente, desarrollar antivirales. El comité considera que otros dos objetivos que se consideraron inicialmente, mejorar vacunas y diagnósticos, ya se han cumplido. Son los tres elementos que pueden justificar volver a crecer este virus, siempre bajo la supervisión del comité ACVVR de la OMS.
Con la situación actual, el que uno de los repositorios esté en Rusia podría generar recelos...
Legalmente todas esas muestras pertenecen a la OMS. Conozco al científico responsable del laboratorio ruso desde hace muchos años y es una persona muy profesional. Si estás insinuando la posibilidad de que se pudiera liberar viruela, pues no sé..., me extrañaría. Estaríamos hablando de palabras mayores porque es la única enfermedad vírica humana erradicada totalmente. Sería un problema muy serio. Es un terreno complicado. Pero, oficialmente, está todo muy controlado y regulado. Cualquier movimiento que se hiciera debería estar dentro de las leyes –otra cosa es que se saltaran–, y de las recomendaciones de la comisión ACVVR que asesora en cualquier asunto relacionado tanto con el stock ruso como con el estadounidense.
¿También se habla en ese comité del virus de la viruela del mono?
Sí. De hecho, desde que se erradicó el virus de la viruela humana, la OMS está pendiente de lo que ocurre también con la símica o del mono, producida por la especie Monkeypox virus. Es una zoonosis, un virus que vive en animales, principalmente roedores: ratas o ardillas. Puede pasar al mono y de este al hombre. El primer caso se detectó en 1970 en el Congo. Desde entonces, estos eventos de salto de animal a humano han ocurrido en diversas partes de África de forma esporádica, en zonas donde sus habitantes estaban expuestos a esos roedores o monos. Pero según fueron pasando los años, comenzaron a aumentar los casos de monkeypox.

La inmunidad contra el virus de la viruela humana va decreciendo en la población porque ya no se vacuna contra ella, y aquella vacuna protegía también contra monkeypox

¿Por qué motivo?
La razón es clara: la inmunidad contra el virus de la viruela humana va decreciendo en la población porque ya no se vacuna contra ella. Aquella vacuna, con un virus atenuado, protegía tanto contra monkeypox como contra la viruela humana. ¿Entonces qué pasa? Entre la población joven comienza a haber un porcentaje importante que ahora es susceptible a estos virus porque ya no están vacunados. Por eso hay más casos de viruela símica.
¿Cuándo salta fuera de África?
En 2003 se detectan unos 70 casos en Estados Unidos. El origen fue la importación de ratas exóticas de Gambia que, a su vez, infectaron a los perros de las praderas con los que tuvieron contacto los pacientes afectados. Más recientemente, en 2018, también se informó de casos puntuales en Reino Unido de personas que habían viajado a Nigeria. Siempre han sido casos esporádicos, se ha controlado y se ha tratado de la variante más leve del virus. En África conviven dos tipos: en la región central o del Congo aparece una variante mucho más virulenta —produce infección sistémica y muchas pústulas en la piel—, con un 10 % de mortalidad; y en la zona occidental una variante más atenuada, con un 1 % de mortalidad, que afortunadamente es la que ha salido de África, según confirman las secuenciaciones.
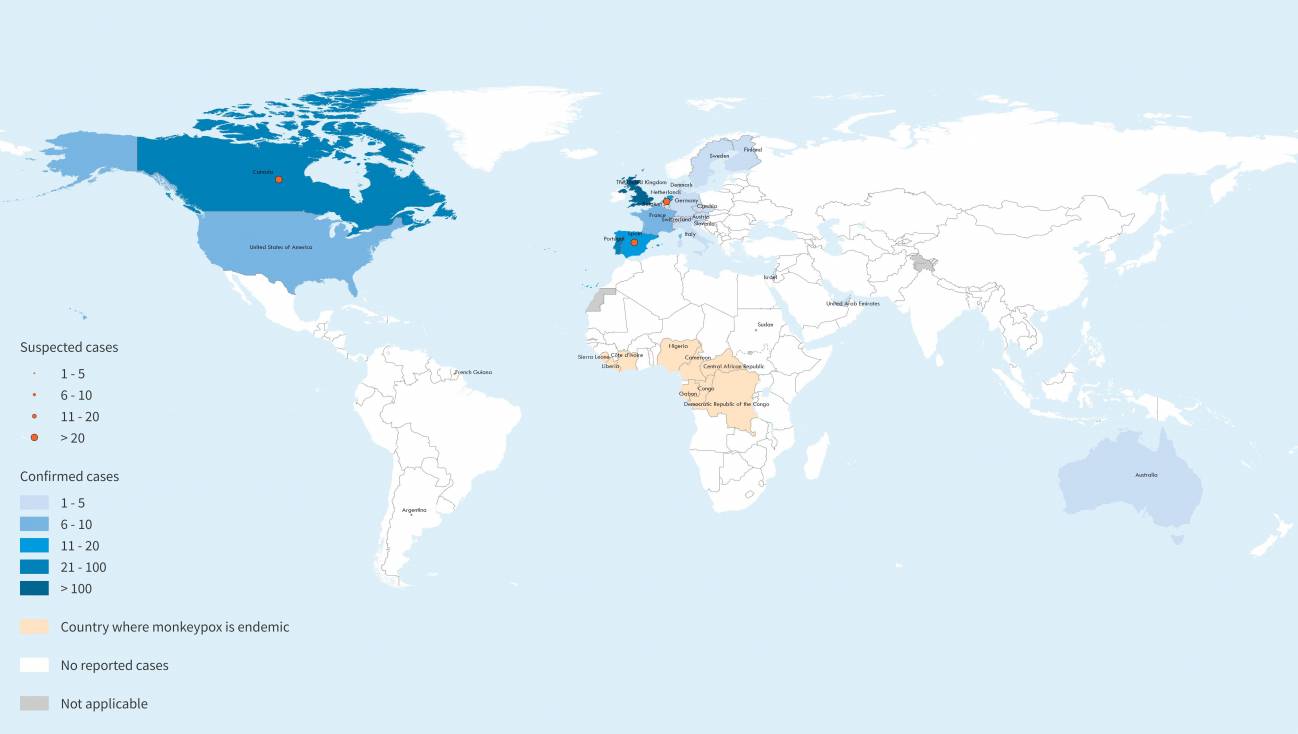
Distribución geográfica de casos confirmados y sospechosos de viruela del mono en países no endémicos (tonos azulados) entre el 13 y el 26 de mayo de 2022. En tonos ocres, países de África donde monkeypox es endémico. / © WHO
¿Por qué aparecen ahora tantos casos en España y otros países?
Esa es la pregunta principal, y nos encontramos con dos opciones. Una es que el virus haya cambiado de alguna forma. En principio a Monkeypox virus nunca se le ha dado bien la transmisión entre personas, o hemos encontrado muy pocos casos. Cuando ha saltado al hombre ha tenido una transmisión relativamente limitada, pero siempre se ha pensado que si el virus muta y aprende a transmitirse mejor entre los humanos podría dar lugar a una epidemia o pandemia. Podría aprovechar el nicho que dejó el virus de la viruela humana.

Cuando ‘Monkeypox’ ha saltado al hombre ha tenido una transmisión limitada, pero siempre se ha pensado que si este virus muta y aprende a transmitirse mejor entre los humanos podría dar lugar a una epidemia o pandemia

¿Y la otra posibilidad?
Simplemente que haya aparecido en un grupo de población en el cual la trasmisión es más fácil, más probable. Existe la posibilidad —todavía no lo sabemos, es una hipótesis— de que el virus haya saltado y se haya introducido en un grupo de personas que son más promiscuas, interaccionan y tienen más relaciones sociales. Por ejemplo, han coincidido en un festival en Gran Canaria, y luego en una sauna, etc. Es decir, que ha habido factores sociales que han favorecido una mayor transmisión.
Pero hasta que no tengamos datos de secuenciación de calidad, que llegarán los próximos días, no podremos compararlos con los que ya teníamos para saber si este virus tiene algo original o diferente. No hemos resuelto si es un problema de cambio de virus o si se ha introducido en una situación o entorno social en el que hay más transmisión.
En cualquier caso no hay que estigmatizar a colectivos como el gay ¿no?
Se ha introducido en ese colectivo y se puede haber extendido más de lo que lo hubiera hecho en otros grupos sociales. Podemos poner como paralelismo lo que ocurrió con el virus del sida, que inicialmente apareció en la comunidad gay, pero se transmite tanto a población homo como heterosexual. Monkeypox no es un virus de transmisión sexual como el VIH, pero se contagia por contacto, y en las relaciones sexuales hay contacto. No va a diferenciar si es hombre o mujer. El que haya mayor porcentaje de hombres simplemente refleja que se ha expandido más en esta comunidad. Es un problema social más que biológico, aunque los técnicos tendrán que estudiar más estas opciones.
Usted es un experto en poxvirus. ¿Qué caracteriza esta familia a la que pertenecen las distintas especies de virus de viruela?
Son virus ADN de gran tamaño, de los más grandes que infectan al hombre. Tienen hasta 200 genes. A diferencia de la gran variabilidad genética y variantes que presentan los virus ARN, como el de la gripe o el coronavirus, estos virus ADN son más estables, tienen otro mecanismo evolutivo: activar y desactivar su gran cantidad de genes, utilizando muchos de ellos para bloquear el sistema inmunitario.

A diferencia de la gran variabilidad genética y variantes que presentan los virus ARN, como el coronavirus, estos virus ADN son más estables

Además del virus de la viruela humana y Monkeypox, a esta familia pertenecen otras especies como Cowpox virus, el de la viruela bovina. Se ha aislado en vacas, pero en realidad su reservorio está en roedores que, a su vez, pueden transmitir este virus al hombre, como se ha visto en Alemania. En humanos producen pústulas en la piel y poco más. En realidad todos estos virus son muy similares, incluidos los de las vacunas.
Por eso la vacuna de la viruela humana protege frente a la del mono...
El virus de la vacuna o Vaccinia virus, que ayudó a erradicar al de la viruela humana, induce protección frente a monkeypox y cowpox, porque son muy parecidos antigénicamente hablando. Las personas que en su día nos vacunamos con ella estamos en gran parte protegidos contra la viruela del mono. Al comparar estos virus, podemos alinear sus genes y en general coinciden, lo que pasa es que algunos vemos que han mutado o desaparecido y en otros poxvirus estos genes están activos.
Yo trabajo con el virus de la viruela de ratón, Ectromelia virus, un modelo experimental de viruela que no infecta al hombre. Lo utilizamos para estudiar todos esos genes, ciertas proteínas, por qué aparecen en unos virus y no en otros, cómo modulan nuestra respuesta inmunitaria, o qué es lo que ayuda a su mayor o menor virulencia.
¿En qué se parecen el virus de la viruela humana y el Monkeypox?
Su estructura como partícula vírica es semejante, con una morfología característica en forma de ladrillo. Como decía, son virus grandes. También es muy similar su modo de replicación, con su propia maquinaria para replicar el ADN viral en el citoplasma de la célula infectada, contando con sus propias polimerasas que expresan sus genes. Al llevar toda esta maquinaria de replicación son más complejos, pero, a la vez, más independientes de la célula huésped.
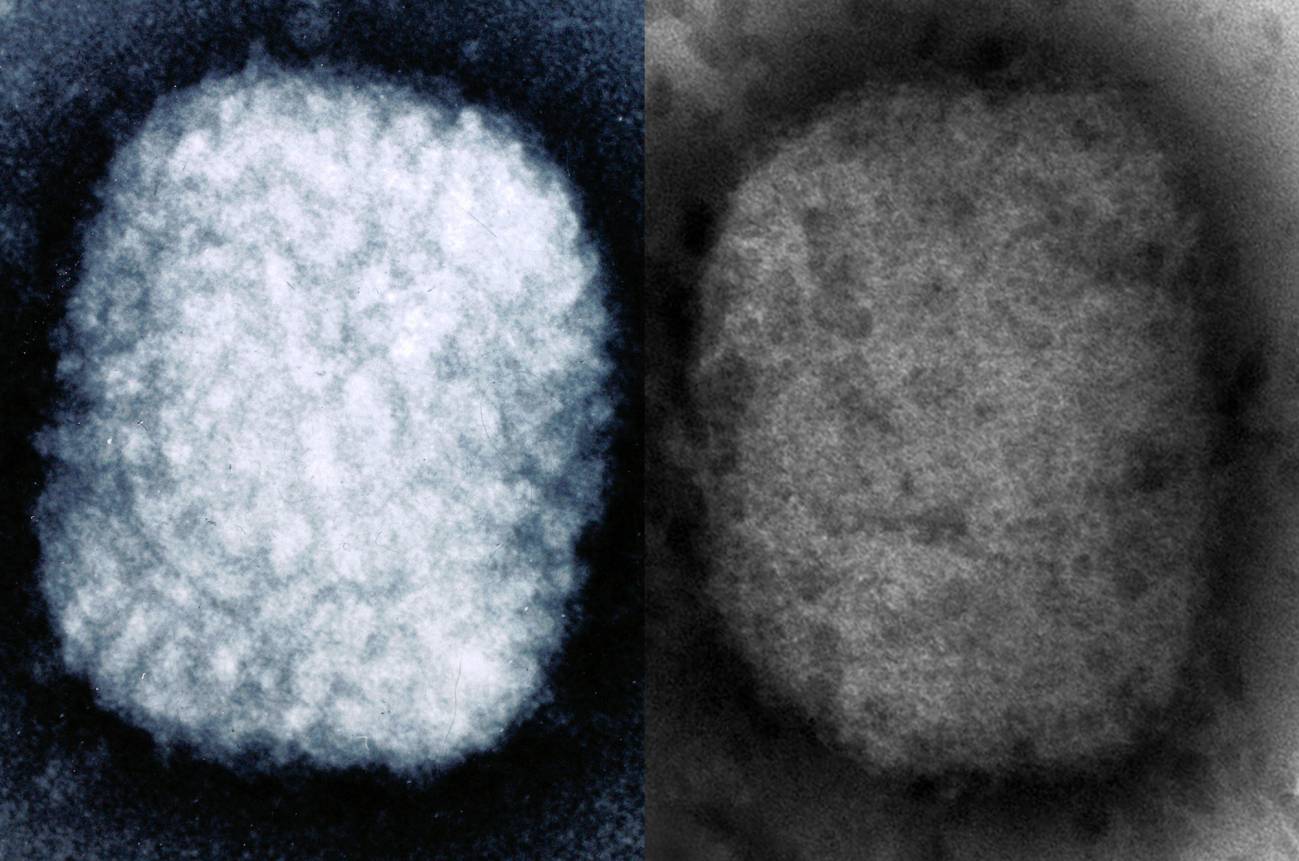
El virus de la viruela humana ('Variola virus', a la izquierda) y el virus de la viruela del mono ('Monkeypox virus', a la derecha) son parecidos, como confirman estas imágenes obtenidas por microscopía electrónica. / Dr Graham Beards/ISCIII
¿Y respecto a las diferencias?
Lo que cambia de Vaccinia a Monkeypox son muchos genes implicados en la interacción con el hospedador: algunos están presentes en uno pero no en el otro. Precisamente varios de estos genes son los que pensamos que pueden haber ayudado al virus de la viruela humana a adaptarse mejor al hombre, con el que llevaba conviviendo mucho tiempo y estaba muy adaptado. Sin embargo, virus como el de la viruela del mono que están saltando ahora, funcionan bien, pero quizá no están tan optimizados para bloquear las respuestas inmunitarias humanas, aunque sí lo suficientemente como para poder replicar e infectarnos.
Con los datos actuales, ¿las medidas que se están adaptando para frenar el brote son las adecuadas?
Lo primero es identificar y aislar a las personas afectadas para asegurarse de que no sigan trasmitiéndolo, y el siguiente paso es vacunar a todas las que están alrededor. De momento, la vacunación masiva a la población no está recomendada, pero habrá que ver cómo evoluciona la situación. De hecho, las dos vacunas que están licenciadas en Europa y EE UU se pueden utilizar en situaciones de alarma sanitaria como la actual, pero en principio no están pensadas para la población general.
¿De qué dos tipos de vacuna se trata?
Una es la vacuna ACAM2000, una versión mejorada de la vacuna clásica de la viruela que recibimos todos hace unas décadas, y la otra es de última generación, mucho más segura, fabricada por Bavarian Nordic y con varios nombres según el país —Imvanex, Jynneos...—. Esta última es la que recomendaría utilizar. La ventaja del virus que lleva es que no replica nada bien en las células humanas. Se divide de forma muy limitada, lo suficiente como para producir una buena inmunidad y proteger frente a la infección de monkeypox o viruela humana, pero sin causar los efectos secundarios de la vacuna clásica: lesiones locales en el brazo, dolores de cabeza...

Con la viruela del mono partimos con una gran ventaja: tenemos vacunas, antivirales y conocemos bien el virus; si no ha cambiado mucho —algo que todavía no sabemos— debería ser posible controlarlo

¿Considera que la situación actual es preocupante?
Partimos con una gran ventaja: tenemos vacunas, antivirales y conocemos bien el virus desde hace años. Si no ha cambiado mucho —algo que todavía no sabemos— debería ser posible controlarlo. Con una buena gestión epidemiológica se puede frenar. Aunque es verdad que nunca ha habido tantos casos fuera de África, y eso sí es preocupante: se está transmitiendo y extendiendo más de lo que nos gustaría. Es un poco pronto para asegurar que no va a pasar nada o que va a ser algo serio. En biología es difícil hacer predicciones. Hay que estar vigilante y ver cómo evoluciona el virus, pero tenemos las herramientas para controlarlo mejor que si fuera un nuevo virus desconocido, como nos ocurrió al principio con SARS-CoV-2.
No hemos acabado de controlar al coronavirus, y llega un brote de viruela del mono. ¿Alguna reflexión?
Quizá ha llegado muy pronto después de la covid-19, una pandemia que, efectivamente, no ha terminado. En cualquier caso, vamos a estar expuestos a zoonosis de forma continua, quizá no con tanta frecuencia, pero el salto de patógenos de animal a hombre va a seguir ocurriendo, y el problema es la globalización. En cuanto esto sucede, en lugar de limitarse a un foco local, se va a extender muy rápidamente por el movimiento global de personas. Así que conviene tener un sistema de alerta y reacción ante cualquier pandemia, y que funcione de forma eficaz.